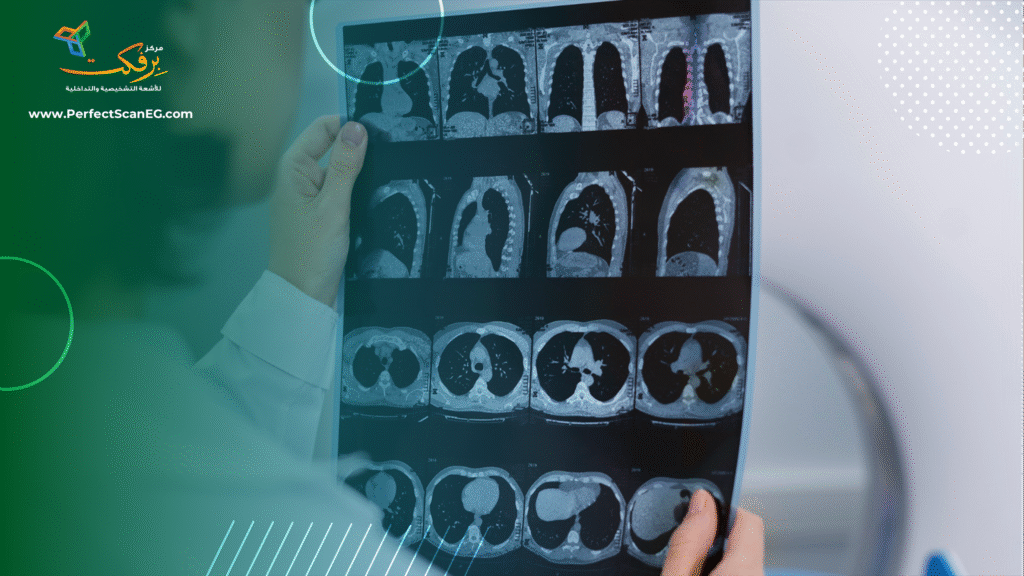
الأشعة كخريطة ثلاثية الأبعاد للأورام
في علاج السرطان، يعتمد نجاح العلاج إلى حد كبير على دقة تحديد حجم الورم، موقعه، وانتشاره. وهنا، تلعب تقنيات التصوير دورًا محوريًا:
- التصوير المقطعي (CT) والرنين المغناطيسي (MRI) يُظهران حدود الورم بدقة، ويحدّدان ما إذا كان قد اخترق الأنسجة المحيطة أو انتشر إلى العقد اللمفاوية.
- فحص الـPET-CT، الذي يجمع بين التصوير الوظيفي والتشريحي، يُظهر النشاط الأيضي للخلايا، مما يساعد في التمييز بين الأنسجة السليمة والسرطانية، بل وحتى الكشف عن انتقالات بعيدة لم تُظهرها الفحوصات الأخرى.
مثال سريري:
مريض يُشتبه بإصابته بسرطان الرئة. بعد تصوير الـPET-CT، يُكتشف أن الورم انتشر إلى العقد اللمفاوية في الجانب المقابل من الصدر — معلومة تغيّر خطة العلاج بالكامل من جراحة محتملة إلى علاج كيميائي وإشعاعي.
بفضل هذه الصور، يستطيع فريق الأورام (المكوَّن من أطباء الأشعة، الأورام، والجراحة) اتخاذ قرار علاجي دقيق، فردي، وقائم على دليل مرئي.
الأشعة كدليل حيّ أثناء الجراحة والعلاج الإشعاعي
لم يعد الجراح يعتمد فقط على معرفته التشريحية، بل يعمل “بقيادة الصورة” في الوقت الحقيقي:
أ. التوجيه أثناء الجراحة (Image-Guided Surgery)
- في جراحة الدماغ، يُستخدم الرنين المغناطيسي أثناء العملية (Intraoperative MRI) لتحديد موقع الورم بدقة متناهية، مما يقلل من استئصال الأنسجة السليمة.
- في جراحة العمود الفقري، تُستخدم الأشعة المقطعية ثلاثية الأبعاد لتوجيه مسامير التثبيت بدقة تصل إلى أقل من ملّيمتر.
ب. العلاج الإشعاعي الموجّه بالصور (Image-Guided Radiotherapy – IGRT)
- قبل كل جلسة علاج إشعاعي، يُجرى تصوير سريع (عادة CT) لضبط وضعية المريض وتحديد موقع الورم بدقة.
- يمنع هذا التقدُّم الهام إصابة الأنسجة السليمة (مثل القلب عند علاج سرطان الثدي، أو الأمعاء عند علاج سرطان البروستاتا).
- تقنيات مثل العلاج الإشعاعي التكيفي (Adaptive Radiotherapy) تُعيد تخطيط الجرعة الإشعاعية بناءً على تغيرات حجم الورم أثناء العلاج.
النتيجة؟ علاج أكثر فاعلية، آثار جانبية أقل، ونوعية حياة أفضل للمريض.
الذكاء الاصطناعي: مستقبل الأشعة يبدأ اليوم
بدأ الذكاء الاصطناعي (AI) بالدخول بقوة إلى عالم الأشعة، ليس كبديل للطبيب، بل كـمساعد ذكي يعزز الدقة والكفاءة:
- الكشف التلقائي عن التشوهات: أنظمة AI قادرة على اكتشاف عقد رئوية صغيرة أو نزيف دماغي في ثوانٍ، مما يقلل من احتمالات الخطأ البشري.
- التنبؤ بالاستجابة للعلاج: باستخدام تحليل الصور مع البيانات السريرية، يمكن لنموذج ذكاء اصطناعي توقُّع ما إذا كان الورم سيستجيب للعلاج الكيميائي أو لا.
- تقليل زمن التصوير: خوارزميات مثل “التصوير المتسارع بالذكاء الاصطناعي” تُقلل وقت الرنين المغناطيسي بنسبة تصل إلى 50% دون فقدان الجودة.
وفقًا لجمعية الأشعة الأمريكية (RSNA)، فإن أكثر من 60% من مراكز الأشعة الكبرى بدأت دمج أدوات الذكاء الاصطناعي في سير عملها اليومي.
الأشعة… من نافذة تشخيص إلى شريك علاجي
لقد تجاوزت الأشعة دورها التقليدي كأداة تشخيصية لتصبح عنصرًا فعّالًا في دائرة العلاج المتكامل. من تحديد أدق تفاصيل المرض، إلى توجيه الأدوات الجراحية، وصولًا إلى تحليل الصور بذكاء اصطناعي يُحاكي خبرة الإنسان — كل ذلك يجعل من الأشعة حليفًا لا غنى عنه في رحلة الشفاء.
ومع استمرار التطور التكنولوجي، فإن مستقبل الأشعة سيكون أكثر تفاعلًا، تنبؤًا، وتخصيصًا — ليس فقط لرؤية المرض، بل لرسم طريق الشفاء بدقة لا مثيل لها.